Tin tức
Liệu pháp tế bào gốc trong điều trị ung thư
Liệu pháp tế bào gốc là một phương án điều trị có đột phá lớn trong lĩnh vực y học hiện đại. Phương pháp này sử dụng các tế bào gốc, có khả năng đặc biệt trong việc tự đổi mới và biệt hóa. Nhằm tái tạo và phục hồi các tế bào và mô bị tổn thương trong cơ thể con người. Không chỉ giới hạn ở việc chữa trị, liệu pháp tế bào gốc còn mang đến hy vọng thay thế các tế bào suy giảm bằng các tế bào mới, khỏe mạnh và đầy đủ chức năng. Đây là một bước tiến quan trọng trong việc nghiên cứu và ứng dụng y học, mở ra triển vọng rộng lớn trong việc điều trị nhiều bệnh lý khác nhau và cải thiện chất lượng cuộc sống của bệnh nhân.
Lịch sử liệu pháp tế bào gốc
Khái niệm “tế bào gốc” lần đầu tiên được giới thiệu bởi nhà sinh học Đức Ernst Haeckel vào năm 1868. Ông đã sử dụng thuật ngữ này để mô tả đặc tính của tế bào từ quả trứng đã được thụ tinh, có khả năng phát triển thành tất cả các loại tế bào của cơ thể. Vào năm 1888, Theodor Heinrich Boveri và Valentin Haecker, hai nhà động vật học người Đức, đã phát hiện ra một nhóm tế bào đặc biệt trong phôi có khả năng biệt hóa thành các tế bào chuyên biệt hơn, mở đường cho nghiên cứu về liệu pháp tế bào gốc trong hơn một thế kỷ qua.
Các cột mốc quan trọng trong nghiên cứu liệu pháp tế bào gốc
- 1902: Franz Emst Christian Neumann và Alexander A. Maximov lần đầu tiên mô tả về tế bào tiền thân tạo máu.
- 1939: Ca ghép tủy xương người đầu tiên được thực hiện.
- 1957: E. Donnall Thomas thực hiện ca ghép tế bào gốc tạo máu đồng loại đầu tiên.
- 1958: George Mathe thực hiện ca ghép tế bào gốc đầu tiên để điều trị phơi nhiễm phóng xạ.
- 1969: E. Donnall Thomas thực hiện ca ghép tuỷ xương đầu tiên tại Mỹ.
- 1960-1970: Freundlich và các cộng sự đã mở đường cho việc khám phá tế bào gốc mô đệm.
- 1972: Phát minh ra cyclosporin (thuốc ức chế miễn dịch). Thực hiện thành công ca ghép tuỷ xương đồng loại đầu tiên.
- 1991: A. Caplan đã đổi tên “tế bào gốc mô đệm” thành “tế bào gốc trung mô”. Dựa trên các nghiên cứu trước đó về tế bào gốc phôi người.
- 1998: James Thomson phân lập thành công tế bào gốc phôi người đầu tiên.
- 2007: S. Yamanaka và Takahashi phát hiện ra tế bào gốc có khả năng tạo ra nhiều loại tế bào đa năng khác nhau.
- 2010: Geron thực hiện thử nghiệm lâm sàng đầu tiên với tế bào OPC1. Đây là một loại tế bào gốc phôi thai, để điều trị tổn thương tuỷ sống.
- 2015: Báo cáo ca đầu tiên sử dụng tế bào tiền thân cơ tim từ tế bào gốc phôi thai người để điều trị bệnh tim nặng.
- 2017: Báo cáo ca đầu tiên sử dụng tế bào gốc đa năng để tạo ra tế bào võng mạc nhằm điều trị thoái hóa điểm vàng.
- 2022: Cập nhật dữ liệu 10 năm cho thấy sản phẩm OPC1 đã được sử dụng trong điều trị tổn thương tuỷ sống.
Các loại tế bào gốc điều trị ung thư hiệu quả
Các loại tế bào gốc từ những nguồn khác nhau có đặc tính tăng sinh, di cư và biệt hóa khác nhau, ảnh hưởng đến ứng dụng của chúng trong liệu pháp điều trị ung thư. Dưới đây là các loại tế bào gốc chính và vai trò của chúng trong điều trị ung thư:
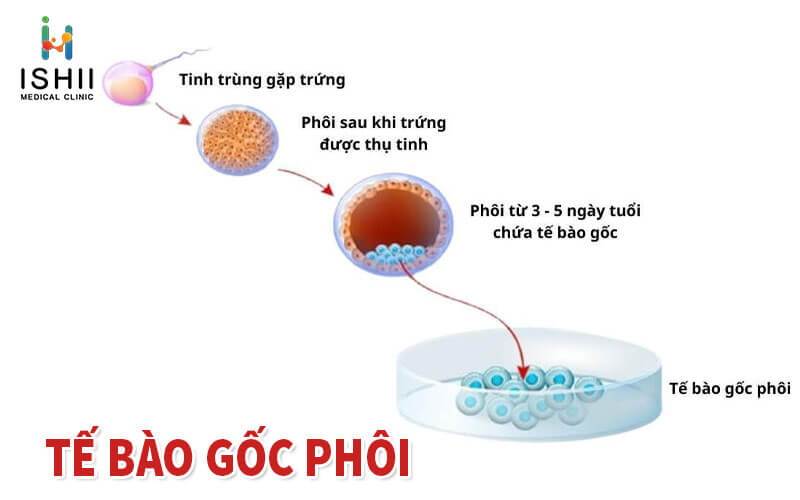
Tế bào gốc phôi
Tế bào gốc phôi được tách ra từ các tế bào chưa biệt hóa trong phôi nang. Có khả năng tạo ra tất cả các loại tế bào, trừ các tế bào của nhau thai. Mặc dù có tiềm năng to lớn, việc ứng dụng tế bào gốc phôi trong thử nghiệm lâm sàng còn bị hạn chế do các vấn đề đạo đức.
Tế bào gốc trưởng thành
Bao gồm tế bào gốc tạo máu, tế bào gốc trung mô và tế bào gốc thần kinh. Các loại tế bào này đóng vai trò quan trọng trong điều trị ung thư nhờ vào khả năng đặc biệt của chúng trong việc phục hồi và thay thế các tế bào bị tổn thương.
Tế bào gốc tạo máu
Tế bào gốc tạo máu có khả năng hình thành tất cả các loại tế bào máu trong cơ thể. Ở người lớn, chúng thường nằm trong tủy xương và có thể xuất hiện ở các nguồn khác như máu ngoại biên, tủy răng, máu kinh nguyệt và các dịch cơ thể. Tế bào gốc tạo máu từ máu cuống rốn đã được FDA chấp thuận cho việc điều trị các bệnh như đa u tủy, bệnh bạch cầu và một số rối loạn hệ thống máu. Tuy nhiên, tế bào gốc tạo máu từ tủy xương chưa được FDA công nhận cho các liệu pháp điều trị này.
Tế bào gốc trung mô
Tế bào gốc trung mô xuất hiện ở nhiều mô và cơ quan, có vai trò lớn trong quá trình sửa và tái tạo mô. Chúng có khả năng sinh sôi nhanh và biệt hóa thành các tế bào chuyên biệt như tế bào xương, tế bào mỡ và tế bào sụn trong môi trường ống nghiệm. Tế bào gốc trung mô sở hữu đặc tính sinh học độc đáo. Được sử dụng để hỗ trợ các liệu pháp điều trị khác hoặc để mang thuốc trị liệu đến các khối u.
Tế bào gốc thần kinh
Tế bào gốc thần kinh xuất hiện trong hệ thần kinh trung ương, có khả năng tự làm mới và tạo ra các tế bào thần kinh và tế bào thần kinh đệm. Đã được thử nghiệm cho các mẫu mô hình động vật với mục đích điều trị các loại ung thư. Phổ biến như: ung thư phổi, vú và tuyến tiền liệt, cả nguyên phát và di căn.

Tế bào gốc ung thư
Còn được gọi là tế bào giống tế bào gốc hoặc tế bào tiền thân của tế bào khối u. Các tế bào này được hình thành bởi các đột biến trong tế bào gốc bình thường hoặc trong tế bào tiền thân. Tế bào gốc ung thư ảnh hưởng đến sự phát triển, di căn và tái phát ung thư. Vì vậy, các phương pháp điều trị nhắm mục tiêu vào tế bào gốc ung thư có tiềm năng điều trị các loại khối u đặc khác nhau.
Vai trò của tế bào gốc trong liệu pháp điều trị ung thư
Liệu pháp tế bào gốc đã mở ra nhiều phương án mới trong điều trị ung thư. Bao gồm: cấy ghép tế bào gốc tạo máu, sử dụng tế bào gốc trung mô sau điều trị ung thư, và áp dụng tế bào gốc để nâng cao hiệu quả của các phương pháp điều trị khác như vaccine chống ung thư và kích thích miễn dịch.
Cấy ghép tế bào gốc tạo máu
Tế bào gốc tạo máu thường được sử dụng để điều trị các bệnh lý như đa u tủy, bệnh bạch cầu và lymphoma. Sau khi khối u phát triển, các tế bào máu và bạch cầu có thể bị tổn thương nghiêm trọng do hóa trị liều cao nhằm loại bỏ tế bào ung thư. Trong các trường hợp này, cấy ghép tế bào gốc tự thân hoặc đồng loại giúp phục hồi nhanh chóng các tế bào máu trong tủy xương, từ đó thay thế các tế bào bị hư hỏng và khôi phục chức năng miễn dịch của cơ thể.
Sử dụng tế bào gốc trung mô sau điều trị ung thư
Nghiên cứu cho thấy tế bào gốc trung mô có thể cải thiện kết quả điều trị ung thư bằng cách duy trì giai đoạn không biệt hóa của tế bào gốc tạo máu và tăng cường khả năng phục hồi của các cơ quan bị tổn thương. Chúng cũng có khả năng điều hòa miễn dịch, giúp giảm nguy cơ phản ứng thải ghép sau cấy ghép. Tế bào gốc trung mô còn hỗ trợ cơ thể trong việc chịu đựng hóa trị liều cao. Cải thiện hiệu quả điều trị ung thư.
Tế bào gốc trung mô làm chất gắn tăng cường điều trị
Tế bào gốc trung mô cũng có vai trò bảo vệ các tác nhân trị liệu khỏi sự phân hủy sinh học nhanh chóng. Chúng có khả năng giảm tác dụng phụ toàn thân và tăng cường hiệu quả điều trị tại chỗ. Một ứng dụng nổi bật là sử dụng các túi ngoại bào từ tế bào gốc để đóng gói các chất chống ung thư như: mRNA, protein, và thuốc nhỏ như doxorubicin, gemcitabine, cisplatin. Bên cạnh đó, tế bào gốc còn được dùng để vận chuyển các virus gây hủy tế bào (Adenovirus, Herpes virus, Myxoma virus, virus sởi) nhằm mục tiêu tiêu diệt tế bào ung thư và kích hoạt hệ miễn dịch.
Tế bào gốc ung thư và khả năng kháng điều trị
Tế bào gốc ung thư đóng vai trò quan trọng trong sự phát triển khối u, tăng sinh tế bào và di căn. Chúng còn có khả năng kháng lại các phương pháp điều trị truyền thống như hóa trị và xạ trị. Do đó, các nghiên cứu hiện tại đang tập trung phát triển các phương pháp điều trị mới. Bao gồm các tác nhân nhắm vào các con đường sinh khối u như: JAK2/STAT3 và PI3K/mTOR. Cũng như các liệu pháp miễn dịch như vaccine và tế bào giết tự nhiên.
Liệu trình tế bào gốc theo quy trình y khoa quốc tế
Liệu trình tế bào gốc được Ishii Medical Clinic thực hiện theo các tiêu chuẩn y khoa quốc tế:
Bước 1: Thu nhận mẫu tế bào gốc
Trong giai đoạn này, bác sĩ sẽ tiêm một số loại thuốc để kích thích sự tăng sinh tế bào gốc từ người bệnh hoặc người cho mẫu. Mẫu tế bào gốc sau đó sẽ được thu thập thông qua ống truyền tĩnh mạch hoặc catheter đặt tại tĩnh mạch lớn ở ngực.
Thời gian thực hiện: Khoảng vài ngày, phụ thuộc vào thể trạng của người bệnh hoặc người cho mẫu.
Lưu ý: Người bệnh không cần phải lưu lại bệnh viện trong suốt quá trình thu nhận mẫu tế bào gốc.
Bước 2: Tiến hành cấy ghép tế bào gốc
Khi mẫu tế bào gốc đã sẵn sàng, bác sĩ sẽ thông báo ngày thực hiện cấy ghép. Người bệnh sẽ trải qua một phác đồ điều trị chuẩn bị, bao gồm hóa trị (có thể kết hợp hoặc không kết hợp với xạ trị) nhằm tiêu diệt các tế bào ung thư.
Thời gian thực hiện: Quá trình này có thể kéo dài từ 5 đến 10 ngày.
Lưu ý: Người bệnh cần lưu trú tại bệnh viện để điều trị trong khoảng 3 tuần. Một số trường hợp, bác sĩ có thể cho phép bệnh nhân chỉ đến bệnh viện mỗi ngày để điều trị mà không cần lưu trú.
Bước 3: Nhận lại mẫu tế bào gốc
Bước này, còn được gọi là truyền tế bào gốc. Kỹ thuật viên sẽ truyền tế bào gốc trở lại máu của người bệnh thông qua catheter ghép.
Thời gian thực hiện: Mỗi lần truyền dưới 30 phút và cần phải truyền nhiều lần.
Bước 4: Phục hồi
Người bệnh sẽ được chỉ định sử dụng thuốc kháng sinh hoặc các loại thuốc khác. Một số trường hợp cần truyền thêm máu.
Thời gian thực hiện: Khoảng 2 tuần. Trong giai đoạn này, người bệnh cần được bảo vệ khỏi các tác nhân gây nhiễm trùng. Do đó, người thân khi ra vào phòng bệnh cần sát khuẩn kỹ lưỡng. Mang khẩu trang và găng tay đầy đủ để an toàn. Ngoài ra, không mang thực phẩm tươi sống vào phòng bệnh để tránh nguy cơ nhiễm khuẩn và nấm mốc.
Tính an toàn và những thách thức của liệu pháp tế bào gốc
Trong nhiều năm qua, các nghiên cứu và ứng dụng tế bào gốc đã đạt được nhiều tiến bộ đáng kể nhờ vào những lợi ích nổi bật của chúng như: khả năng tránh hệ miễn dịch, nguồn gốc mô đa dạng, khả năng phân lập dễ dàng, tốc độ nhân rộng nhanh chóng và khả năng bảo quản lạnh dưới dạng sản phẩm “bán sẵn”. Tuy nhiên, vẫn tồn tại một số thách thức cần được giải quyết cho liệu pháp này. Để có thể nâng cao tính an toàn và hiệu quả cho phương pháp này.
Một trong những thách thức đáng lưu ý là biến chứng thuyên tắc sau khi truyền tế bào gốc. Việc này liên quan đến phản ứng miễn dịch bẩm sinh từ tế bào gốc trung mô. Mặc dù phần lớn tế bào gốc thường bị giữ lại ở phổi. Chúng nhanh chóng bị loại bỏ khỏi tuần hoàn. Việc này vẫn cần được theo dõi chặt chẽ để tránh các vấn đề nghiêm trọng.
Liệu pháp tế bào gốc tạo máu, vốn được coi là khá an toàn nhưng vẫn có những rủi ro. Có trường hợp báo cáo về bệnh nhân đã được điều trị bằng nhiều mũi tiêm tế bào gốc dị loại để giảm các triệu chứng thiếu sót thần kinh do đột quỵ động mạch não giữa. Tuy nhiên, các mũi tiêm này đã dẫn đến tổn thương, tăng sinh tế bào ở tủy xương. Gây ra liệt hai chi và cuối cùng yêu cầu phải xạ trị.
Dù tế bào gốc tự thân thường được coi là an toàn hơn so với tế bào gốc đồng loại. Nhưng vẫn còn có những trường hợp được báo cáo về tác dụng phụ.
Tổng kết
Liệu pháp tế bào gốc đã chứng minh là một trong những phát triển y học đột phá nhất trong thập kỷ qua, mở ra những hướng điều trị mới. Mang lại hy vọng cho những bệnh nhân mắc bệnh hiểm nghèo. Đóng góp vào việc nâng cao hiểu biết khoa học về cơ chế tự nhiên của cơ thể con người.
Tuy nhiên, mặc dù có những tiến bộ đáng kể, liệu pháp tế bào gốc vẫn cần vượt qua nhiều thách thức về mặt đạo đức, pháp lý và kỹ thuật trước khi có thể được ứng dụng rộng rãi. Để đạt được điều đó, cần có sự phối hợp giữa các nhà khoa học, bác sĩ, và các nhà quản lý. Nếu tiếp tục đầu tư vào nghiên cứu và phát triển, trong tương lai gần liệu pháp tế bào gốc hứa hẹn sẽ còn nhiều đột phá. Mang lại niềm tin và cơ hội mới cho hàng triệu người trên toàn cầu.
Thông tin liên hệ
- Địa chỉ: 107/12 Trương Định, Phường Võ Thị Sáu, Quận 3
- Thời gian làm việc: Thứ Hai-Chủ Nhật: 9:00-18:00
- Đường dây nóng: 1900 636 608
- Di động: 08 8859 8879
- Gmail: [email protected]
- Trang web: www.ishii.vn